Titulo
Las múltiples sombras de la violencia institucional
Lo peor de la peste no es que mata a los cuerpos, sino que
desnuda las almas y ese espectáculo suele ser horroroso.
Albert Camus
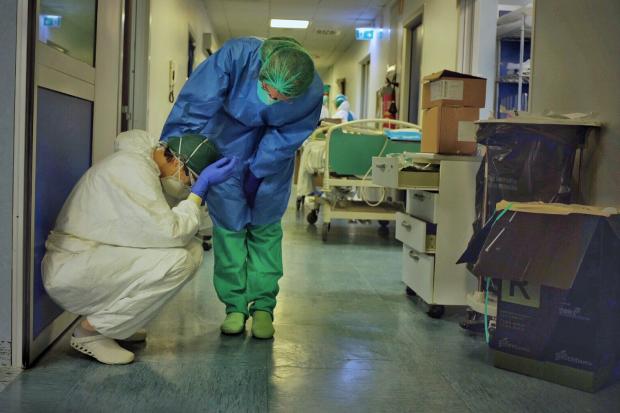
Una enfermera de un hospital público de CABA se contagia de covid-19. Hace tiempo que pidió licencia por su condición de riesgo: es asmática, tiene hipertensión y diabetes y una contraindicación para vacunarse por ser alérgica. Sin embargo, tras un largo trámite burocrático, su solicitud no se resuelve. Se enferma, la internan y un mes y medio después muere.
Su caso no es el único: a principio de año, un médico del mismo hospital también perdió la vida, y recientemente murió un psiquiatra de otro hospital. Mientras, otros tantos trabajadores1 de la salud se contagiaron esperando durante meses a ser vacunados. Historias que se repiten. La pandemia mata a los cuerpos y desnuda las almas de quienes no hacen nada por evitarlo.
Las grandes corporaciones y los laboratorios que se han apropiado de la salud manejan la vida y la muerte de la población mundial
Violencia y pandemia han sellado un pacto. Una alianza que nos adormece y a la vez despierta los peores monstruos, develando una compleja trama de violencias institucionales: económicas, políticas, sociales, raciales, culturales, de género.
Asistimos a un contexto en el que el poder político y el poder económico se vuelven cada vez más violentos. Entrelazados, vuelcan toda su violencia sobre los más desprotegidos, mostrando la cara más descarnada del capitalismo, la de un sistema que despliega estrategias biopolíticas para controlar y gestionar las enfermedades, las vidas y las muertes de las poblaciones en todo el mundo.
¿Y entre tanto cómo nos cuidamos? ¿Quién cuida a quién? Aislados, solos, tristes, “esperamos” que las instituciones nos cuiden: la familia, el Estado, la Justicia, la educación, la salud. Instituciones en crisis desde antes de la pandemia que ahora están estalladas.
La violencia de las instituciones
Si bien la violencia institucional tiene sus orígenes en las violaciones a los derechos humanos perpetradas por el Estado, en los últimos años su uso fue ampliándose a diversos hechos de violencia derivados de desigualdades y privación de derechos que, aun cuando en algunos casos no sean directamente causados por agentes estatales -como personal policial o carcelario-, de todos modos, pueden rastrearse en ellos formas de responsabilidad estatal.
En ese sentido, pensamos que la violencia institucional “abarca todo tipo de inequidades e injusticias sociales y económicas, de las cuales no puede recortarse una problemática singular sobre la que se pueda actuar sin desmontar la actual estructura general del Estado”2 y su responsabilidad ya sea por acción o por omisión.
Es así que, en diferentes instituciones, la violencia se constituye como una pauta cultural permanente. A través de mecanismos de dominación, jerárquicos y de desigualación, se modelan los discursos, prácticas y hábitos, causando efectos devastadores en sus actores, con total impunidad.
La institución de la salud no escapa a esta dinámica, ya que se inscribe en un sistema económico de saberes, recursos, procedimientos y organiza la oferta de salud, reproduciendo la distribución general de recursos que perpetúa la desigualdad social.
Las grandes corporaciones y los laboratorios que se han apropiado de la salud manejan la vida y la muerte de la población mundial. Si no se liberan las patentes de las vacunas y si no se realiza un reparto más equitativo a nivel global, se podría invalidar todo el proceso de inmunización en el mundo, incluso en aquellos países más ricos que las concentran y especulan con negocios obscenos a costa de la vida de millones de personas. La falta de suministro de vacunas y de políticas de prevención, en países pobres de América Latina y de África, podría constituirlos en territorios de cultivo y propagación de nuevas variantes del virus.
2021 fue designado como el Año Internacional de los Trabajadores Sanitarios y Asistenciales por la Organización Panamericana de la Salud (OPS) “para reconocer y agradecer la inquebrantable dedicación de estos trabajadores a la lucha contra la pandemia de COVID-19.” Estrategia enunciativa que no ha tenido correlato en las acciones.
Si bien es cierto que durante la pandemia se ha destacado frecuentemente el papel del personal sanitario y la importancia de su rol para garantizar el funcionamiento del sistema de salud y de la sociedad toda, no menos ciertos son los niveles de riesgo sin precedentes a los que ha sido expuesto. Personal de salud arrasado, sin elementos de protección que lo cuide, sin herramientas subjetivas para cuidar.
Los hospitales pensados para el cuidado han devenido en territorios paradigmáticos donde circulan las violencias...
violencias de las cuales son objeto los trabajadores de la salud
Instituciones en crisis. Crisis de los cuidados, crisis de los sistemas que están para cuidarnos. Crisis sanitaria. Hospitales desmantelados y sin los recursos apropiados para hacer frente a una pandemia. Aumento de la crueldad del sistema médico hegemónico con los pacientes, aumento de la crueldad del sistema sanitario con los trabajadores de la salud, aumento de la crueldad de las autoridades y personal jerárquico con los propios trabajadores, aumento de la crueldad entre los trabajadores. Formas de ejercicio de la autoridad, prácticas violentas que de forma sistemática están presentes en el accionar público y que forman parte de la cultura institucional.
Como señala Fernando Ulloa, lo cruel se naturaliza, constituyéndose en un daño psicológico a modo de una “cultura de la crueldad”. Es lo que nos permite pensar no sólo en una predisposición personal que habita en algunos sujetos con mayor fuerza que en otros, sino también y principalmente en la existencia de “dispositivos socioculturales” necesarios para que estas violencias se desplieguen, acrecentando “la falencia de ternura y la complicidad impune de otros”:
“Lo cruel, sin sujeto manifiesto de la acción convive en sociedad sin escándalo, incluso con nuestra connivencia. No en vano la palabra connivencia remite en su etimología a guiño, o a cerrar los ojos. No es que en lo cruel no exista un sujeto intelectual responsable, pero cabe destacar que puede adquirir estatuto de costumbre, en el que las mismas víctimas conviven con una intimidación que permanece inadvertida. Así ‘lo cruel’ hace cultura, verdadera cultura de la mortificación en que la fecunda idea freudiana del malestar de la cultura es trocada por: malestar hecho cultura, donde claudica la valentía, la inteligencia y el cuerpo se desadueña.”3
No es extraño observar frecuentemente en instituciones muy diversas, configuraciones culturales, modos institucionales, que producen un intenso padecimiento a los miembros que la componen. Formas de convivencia bajo condiciones hostiles y adversas, “infamiliares”, a decir de Ulloa, que resultan “normales” y forman parte de la vida cotidiana de esas instituciones.
Y menos extraño resulta en estos tiempos transitar experiencias similares en los circuitos del sistema sanitario, tanto desde el lugar de usuarios como desde el de los trabajadores que lo sostienen, que involucran múltiples violencias que se superponen aumentando su efecto.
Los hospitales pensados para el cuidado han devenido en territorios paradigmáticos donde circulan las violencias. La violencia de la falta de recursos. La violencia de las enfermedades y las muertes de los pacientes, que no reciben los tratamientos necesarios o que, en el mejor de los casos, si los reciben, no logran escapar a los efectos arrasadores del covid-19, en total soledad. Las violencias de que son objeto los trabajadores de la salud: médicos, enfermeros, psicólogos, etc., sometidos al estrés de las urgencias, al riesgo permanente de contagio. Riesgos que podrían prevenirse con la provisión de recursos y herramientas indispensables para desarrollar intervenciones acordes a la situación y de elementos de protección adecuados y en las cantidades necesarias.
La violencia de trabajar largas jornadas, sin vacaciones ni descanso. La sobrecarga de trabajo por pluriempleo, déficit de personal, bajos salarios, contratos precarios, intensificación de los tiempos y los ritmos laborales, tiene sus consecuencias debido al estrés crónico, no solo a nivel físico, sino que provoca un descenso en el rendimiento laboral que conlleva un alto riesgo legal. Así, la calidad de la atención se ve afectada y se vuelve imperioso contar con más personal.
La Dirección de atención hospitalaria, de la que dependen los hospitales y centros de salud, debería garantizar la adecuada atención de los pacientes, el correcto funcionamiento de los efectores de salud y asegurar que cuenten con insumos, equipamientos y condiciones edilicias necesarios, así como una adecuada dotación de recurso humano. Pero todo eso no constituye una exigencia. Muy por el contrario, su omisión se ha naturalizado.
De esta manera, se instala una verdadera patología institucional que afecta a los trabajadores de la salud y produce efectos en los pacientes. Este sufrimiento es vivido muchas veces en soledad, dónde la fragmentación conspira contra la posibilidad de algún acompañamiento solidario. Cada uno parece refugiarse en el aislamiento de su tarea, estableciéndose así un circuito de fragmentación-desconfianza-fragmentación desde dónde se padece. Y a modo de bucle se padece y se niega para seguir existiendo. Es lo que Ulloa llama síndrome de violentación institucional4, es decir, la imposibilidad de apelación a que alguien escuche los reclamos, las necesidades, los derechos y que, a la vez, da cuenta de los oídos sordos de las autoridades de los hospitales, de un sistema, de un Estado que no cuida a quienes que nos cuidan.
La violencia de la sobreimplicación
La noción de implicación5, propuesta por René Lourau, refiere a un conjunto de relaciones, conscientes o no, que existen entre los actores y el sistema institucional. Parafraseando al autor, la implicación no es ni buena ni mala, no define grados de compromiso o participación ni niveles de motivación; ya que todas ellas son acepciones pensadas en registro productivista, utilitarista y que implican “juicios de valor destinados a medir el grado de activismo o identificación con una tarea o una institución.”
Las implicaciones están siempre presentes, todos estamos implicados en distintos sistemas, no hay posibilidad de estar por fuera. Será su análisis, al pensar cómo estamos implicados, al explicitar algo de aquello que se mantenía implícito, lo que nos permita pensar nuestras adhesiones y nuestros rechazos, nuestra participación y nuestra inacción, nuestra inercia, nuestras investiduras y no investiduras libidinales. Nuestros modos de estar en las instituciones y de ejercer nuestras prácticas.
Pensemos entonces en los trabajadores de la salud: profesionales de planta, profesionales contratados, enfermeros, residentes de distintos años. Todos implicados en los centros de salud en que trabajan. Todos extremadamente incluidos en la trinchera.
Elegimos hacer un recorte y centrarnos en uno de los sectores más vulnerables: los residentes. Son quiénes tienen menos experiencia, menos herramientas y están iniciándose en la profesión con ansias de aprender, de formarse junto a los que “saben”.
Sin embargo, advertimos que existe un malestar creciente entre los residentes y el personal de planta, que responde a dos motivos centrales. Por un lado, la sobrecarga de trabajo de los primeros y, por el otro, la delegación de tareas que exceden a la función del residente.
Los R16 están bajo presión, se les exige que cubran el trabajo de los de planta. Los R2 y R3 sobre exigidos, los jefes de residentes por momentos desorientados y/o ausentes. Las autoridades no contienen, sino que exigen y sancionan.
Las ilusiones de ingresar a una residencia hospitalaria, con todo el esfuerzo que implica, se estrellan contra las realidades que deben enfrentar en plena pandemia. Pero cuestionar, expresar las imposibilidades, mostrar las vulnerabilidades, bajar los brazos, sería desertar, traicionar a ese sistema por el que tanto apostaron y del que la sociedad y el Estado exigen compromiso, entrega, sacrificios más allá de lo humanamente posible. Y que ellos también creen que deben cumplir a cualquier costo, con tal de no quedar excluidos.
Observamos que los residentes refieren tener miedo. El miedo y la culpa que guían su vida en el hospital e invaden su vida privada. El miedo a equivocarse, a no saber, a no ser escuchados. Miedo a ser evaluados, a contagiarse y a contagiar, miedo a no cumplir con todas las exigencias. Miedo a la muerte: la de los pacientes, la de ellos mismos, la de sus familiares. Culpables de estar cansados, perdidos por falta de conocimientos, por no poder atender la sala y la emergencia y con la sensación de que nada de lo que hagan va a alcanzar.
Exigidos de cubrir puestos de trabajo del personal de planta que no alcanza, castigados por enfermarse y sin poder decir que no, los residentes cumplen con la exigencia de tener que arreglárselas solos, asumiendo más y más responsabilidades. Sin espacios que los contengan, los sostengan, los cuiden. Sin acompañamiento de superiores, sin reconocimiento, sin descanso. Con espacios de formación cada vez más restringidos, los errores en lugar de pensarlos institucionalmente se toman como problemas personales, como fallas individuales. Frente a esto, solo queda el agotamiento y la queja. O, en el mejor de los casos, la posibilidad de convertirlo en protesta.
Los jefes de residentes, elegidos por sus propios compañeros, legitimados por las autoridades, en lugar de abocarse a la formación y acompañamiento de los residentes a su cargo, se les exige que sean efectores de las políticas de turno. Exigidos a su vez ellos por las autoridades para hacer cumplir protocolos y reclamar una mayor productividad, pierden la capacidad de estimular el crecimiento de sus compañeros residentes, de ayudarlos a transitar la experiencia, de pensar espacios de formación, pierden su potencia y se burocratizan.
Nos encontramos con trabajadores de la salud exigidos por las jefaturas, los directivos, la sociedad, el Estado, pero sobre todo autoexigidos por ellos mismos, por cumplir con un mandato,
“una responsabilidad que han elegido y que deben sostener cueste lo que cueste”
Las autoridades, que parecen estar anestesiadas, exigen, evalúan, aplican reglamentos, más horas de trabajo, más pacientes para cada trabajador, más precariedad y así rinden cuentas a las Direcciones centrales.
Nos encontramos con trabajadores de la salud exigidos por las jefaturas, los directivos, la sociedad, el Estado, pero sobre todo autoexigidos por ellos mismos, por cumplir con un mandato, “una responsabilidad que han elegido y que deben sostener cueste lo que cueste”. Nos encontramos con trabajadores “sobreimplicados”.
La sobreimplicación7, no es estar más implicados, no es un problema de intensidad, sino que es la desviación de la implicación relacionada con la subjetividad mercancía. Es la exigencia de implicarSE. Es el efecto de la ideología que induce al sobretrabajo exigido en aras de la producción de una mayor plusvalía, que estimula el deseo de “implicarse” en un mayor rendimiento del sistema. Es la explotación de la subjetividad, productora del estrés rentable, de la enfermedad. De ahí el interés del sistema por apelar, por exigir a los trabajadores que se impliquen pero que no analicen sus implicaciones.
El costado más siniestro de la sobreimplicación podemos verlo en los fenómenos del karoshi8, referido a las personas que sufren importantes problemas de salud por sobrecarga de trabajo o que sufren muerte imprevista por ello. Las víctimas son personas sometidas a la sucesión de largas jornadas laborales, sin descanso, que fallecen súbitamente, en general de un ataque al corazón o un derrame cerebral.
Al respecto, al hablar del desarrollo explosivo de las patologías de sobrecarga laboral (burnout, karoshi), Christophe Dejours9 destaca que la falta de reconocimiento, no sólo material sino fundamentalmente simbólica -es decir, lo que los trabajadores esperan a cambio de su compromiso y su sufrimiento-, puede empujar hacia la descompensación, por la pérdida de la pertenencia a un colectivo.
Análisis de la propia implicación
Llegado a este punto, el diagnóstico es claro y se parece mucho a un callejón sin salida: la dificultad para registrar y analizar la propia implicación, para pensar cómo el contexto institucional afecta el desempeño laboral, sume a los trabajadores en la queja. Una queja que, por sobre todo, es garante de la inacción. Así se perfila un recorrido inquietante: muerte de pacientes, muerte de las residencias, muerte del sistema de salud.
Mientras tanto, diversos equipos de trabajadores sanitarios demandan y valoran espacios de reflexión, sin embargo, las autoridades no los habilitan. Muy por el contrario, es cada vez más evidente la omisión y falta de políticas del cuidado por parte de los gobiernos y las autoridades para atender las urgentes necesidades de los trabajadores de la salud, en particular en cuanto a su salud mental.
Como decíamos antes: “implicate pero no analices tu implicación” lo cual equivaldría a “explotate al máximo pero no pienses, no sientas y sobre todo no pienses lo que sientes”.
Se hace necesario entonces abrir espacios colectivos para que los trabajadores de la salud puedan hablar de lo que les pasa, de cómo están atravesados por las condiciones institucionales y sociales y de cómo estos atravesamientos determinan su desempeño en medio de una pandemia que no les da tregua
En ese sentido, ante la falta de respuestas institucionales, se abren paso muchas veces procesos de autogestión colectiva de algunos equipos del personal de salud, que encuentran la colaboración de profesionales externos, quienes aceptan coordinar ad honorem espacios de reflexión, acompañamiento y cuidado para quienes hacen del cuidado su labor cotidiana.
Se hace necesario entonces abrir espacios colectivos para que los trabajadores de la salud puedan hablar de lo que les pasa, de cómo están atravesados por las condiciones institucionales y sociales y de cómo estos atravesamientos determinan su desempeño en medio de una pandemia que no les da tregua. Es urgente que expongan las violencias cotidianas que los afectan, el cansancio y sus miedos, y así contribuir a terminar con la cadena de negaciones y anestesias.
Destacamos el valor de estos espacios donde el análisis del posicionamiento subjetivo de cada actor permita reflexionar acerca de los padecimientos al interior de cada una de las instituciones. La pandemia desnudó al sistema capitalista y los modos en que el poder se inscribe en las subjetividades, haciendo que la violencia se vuelva contra nosotros y no contra los engranajes que nos someten. Debemos diseñar e implementar dispositivos grupales de escucha y participación de los propios actores institucionales con el objetivo de hacer valer el poder político de la queja.
Susana de la Sovera
Psicoanalista. Analista Institucional
susana.delasovera [at] topia.com.ar
Notas
1. Este artículo fue pensado para leerse en lenguaje inclusivo, sin embargo por razones de legibilidad se usa el genérico masculino, a efectos de facilitar su lectura
2. Perelman, M. y Tufró, M., “Violencia institucional: tensiones actuales de una categoría política central”, en Revista Ciencias Sociales Nº 92, Facultad de Ciencias Sociales de la Universidad de Buenos Aires, octubre de 2016.
3. Ulloa, F., “Notas para una clínica de la crueldad”, en Revista Clínica y Análisis Grupal, Nº 80, Madrid, 1999.
4. Ulloa, F., “Cultura de la mortificación y proceso de manicomialización. Una reactualización de las neurosis actuales”, en Novela clínica psicoanalítica, Paidós, Buenos Aires, 1995, p. 249.
5. Lourau, R., El análisis institucional, Amorrortu, Buenos Aires, 1991.
6. R1, R2, R3, se refiere a los residentes de 1º, 2º y 3º año.
7. Lourau, R., Implicación y sobreimplicación, Conferencia dictada en “El espacio Institucional. La dimensión institucional de las prácticas sociales”, traducida por Lic. María José Acevedo, Buenos Aires, noviembre 1991.
8. El término japonés karoshi, o muerte por exceso de trabajo remite a la estrecha relación entre el trabajo y la enfermedad y se refiere a muertes de víctimas por presión laboral, que presentan el síndrome de burn out o “estar quemado”. También se han detectado suicidios o intentos de suicidio en trabajadores de la salud como consecuencia de un entorno laboral hostil que les impone una alta carga física y mental, conocidos como karo jisatsu.
9. Dejours, C., El sufrimiento en el trabajo, Ed. Topia, Buenos Aires, 2019, p. 64.